I. Généralités
Les dermatoses professionnelles sont les affections cutanées dont la cause peut résulter en tout ou en partie des conditions dans lesquelles le travail est exercé. Cette définition regroupe en fait deux catégories distinctes de dermatoses :
I.1.les dermatoses d’origine exclusivement professionnelle dont le lien causal est bien établi entre l’apparition et l’aggravation de la dermatose et des conditions de travail. C’est le cas des dermatites d’irritation aux solvants industriels, des eczémas de contact allergiques.
I.2.les dermatoses aggravées par l’activité professionnelle. Il s’agit en fait d’affections endogènes qui peuvent se manifester cliniquement lors de certaines activités professionnelles ou être aggravées par le travail. C’est le cas du psoriasis des mains suite à des microtraumatismes répétés ou même frictions mécaniques répétées (perçage, ponçage). C’est également le cas de l’eczéma atopique des mains ou dyshydrose qui est aggravée par le travail en milieu humide ou au contact d’irritants (huiles solubles).
Les dermatoses représentent 20 à 30 % des maladies professionnelles indemnisables. Il reste en fait un nombre important de dermatoses professionnelles non indemnisées et non déclarées.
II. Diagnostic
L’interrogatoire est essentiel, il s’agit d’un interrogatoire professionnel qui doit préciser les antécédents dermatologiques et d’atopie.
– le début de l’apparition de la dermatose, c’est-à-dire, la date du début d’apparition de la dermatose par rapport au début de l’activité professionnelle.
– la chronologie d’apparition lésionnelle rythmée ou non par le travail, c’est-à-dire, rémission pendant les vacances ou le week-end et réapparition à la reprise du travail.
– la coexistence chez d’autres travailleurs de l’entreprise qui évoque le caractère collectif (en faveur d’une dermite d’irritation).
– la topographie liée ou non au contact avec le produit ( atteinte de face dorsale des mains pour l’eczéma de contact).
– l’étiologie : c’est le plus difficile; il faut retrouver l’irritant et/ou l’allergène. La démarche est la suivante : à travers l’interrogatoire, on s’attachera à rechercher avec le patient les différents produits à incriminer afin d’orienter l’étape suivante, à savoir les tests épicutanés qui viendront confirmer ou infirmer l’hypothèse de départ. Il faut détailler l’activité professionnelle et le geste professionnel, à savoir préciser les produits manipulés, occasionnellement ou quotidiennement, demander si l’éruption coïncide avec un changement de procédé de fabrication et enfin, préciser les moyens de protection (gants en quelle matière ? quels produits de nettoyage des mains ? quelles crèmes de protection ?). Parfois le médecin du travail sera amené à se rendre sur les lieux de travail et à effectuer une étude de poste. Il faut essayer d’établir un lien précis entre les gestes professionnels et la topographie des lésions (exemple de l’eczéma au nickel des ciseaux chez les coiffeuses). Il faut aussi réaliser une enquête sur les sources extra professionnelles : bricolage, jardinage, entretien de véhicules, produits cosmétiques, parfums, topiques locaux, traitements.
Classification.
On distingue arbitrairement deux grands groupes de dermatoses : les dermites d’irritation (appelées anciennement dermatoses orthoergiques) d’une part et, d’autre part, les dermatoses allergiques ou eczémas de contact allergique.
.Il faut savoir que les deux types coexistent le plus souvent : l’irritation favorisant l’apparition de l’eczéma alors que le terme de dermite eczématiforme recouvre souvent un certain nombre de dermites aussi bien d’irritation que d’allergies.
II.1. Dermites d’irritation
Caractéristiques principales des dermites d’irritation : elles surviennent pour tous les sujets exposés à l’irritant avec un caractère collectif et ne dépendent pas de facteurs
immunologiques. Elles apparaissent dans les premières heures après le contact et, enfin, elles sont strictement limitées à la zone de contact avec l’irritant.
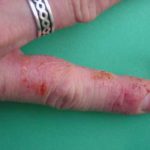
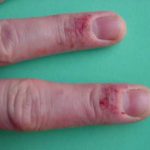
Sur le plan clinique, la lésion se présente sous une forme de xérose avec fine desquamation et disparition des empreintes digitales en cas d’atteinte des doigts avec souvent une hyperkératose réactionnelle, des crevasses parfois profondes et douloureuses qui se surinfectent. Il faut noter qu’il n’y a pas de lésion à distance et que les tests épicutanés sont négatifs.
II.2. L’eczéma de contact allergique
L’ eczéma professionnel peut se voir le plus souvent en fonction des produits manipulés au niveau du bout des mains, de la pulpe des doigts, de la paume des mains … Cependant, l’eczéma a la particularité de s’étendre au dela de la zone de contact, voire même de provoquer des lésions à distance. Ce peut être un eczéma professionnel » aéroporté « , l’eczéma des paupières chez les manipulateurs de vernis à ongle est l’un des plus démonstratif.
L’eczéma est consécutif à l’application sur la peau d’une substance exogène agissant comme un haptène. Le mécanisme immunologique est un mécanisme allergique de type 4, d’hypersensibilité retardée à médiation cellulaire. Il nécessite une première phase de sensibilisation de 5 à 7 jours puis une deuxième phase de réintroduction;lorsque la peau est de nouveau exposée à l’allergène, l’eczéma alors apparait rapidement en 24 à 48 heures. L’ haptène sera capté par des cellules présentatrices de l’antigène qui sont des cellules de Langhérans qui présenteront cet haptène aux lymphocytes T.
Sur le plan clinique, l’ éruption de l’eczéma évolue en 4 temps
– érythème prurigineux,
– apparition de vésicules associées ou non à un oedème ou à des bulles,
– suintement,
régression avec apparition de croûte et desquamation.
Les limites de l’eczéma sont en général mal définies, émiettées où l’on ne voit pas toujours des vésicules mais bien souvent des micro-érosions post-vésiculeuses. L’eczéma chronique est plus sec, il est formé de placards érythémato-squameux mal délimités, prurigineux. L’eczéma peut se surinfecter, s’impétiginiser avec apparition de croûtes jaunes épaisses, associées à une fièvre et à des ganglions douloureux.
Histologiquement, on constate une spongiose qui correspond à un oedème inter- cellulaire avec rupture des ponts inter-cellulaires ; une exocytose reflètant la migration dans l’épiderme des cellules inflammatoires d’origine sanguine (lymphocytes) et un oedème dermique.
Le diagnostic d’eczéma de contact allergique est confirmé par des tests cutanés :
Pour la prise en charge ultérieure en maladie professionnelle, la pratique des tests cutanés à l’allergène professionnel est un des éléments essentiel.
La démarche intiale passe par une recherche rigoureuse d’identification des substances en milieu de travail.
La technique comprend l’application du produit dilué dans une substance neutre non allergisante (acétone ou vaseline) sur des pastilles en cellulose comportant des cupules d’aluminium comme support de l’allergène. Ces pastilles sont fixées sur la peau du dos par un sparadrap hypoallergénique et sont laissées in situ pendant 48 heures. La lecture se fait à l’issue de ces 48 heures et jusqu’à 96 heures. Elle est assurée 30 minutes après l’enlèvement du matériel afin de permettre l’atténuation de l’effet de pression, générateur de faux négatifs.
La réalisation des tests épicutanés ou patch tests est réalisée selon une méthodologie mise au point par le GERDA (Groupe d’ Etudes et de Recherche en Dermatologie et Allergologie) qui précise entre autre la présentation de l’allergène, le choix des matériels, la dilution, le véhicule … Ces tests ne sont pas anodins et nécessitent la maitrise de quelques règles simples d’utilisation. Il faut :
– se méfier d’un produit dont le ph est trop acide ou alcalin.
– vérifier la concentration du produit à utiliser (un produit trop concentré peut entraîner un phénomène d’irritation).
– éviter de refaire trop souvent les tests pour ne pas sensibiliser le patient.
Cela ne dispense pas des règles générales :
Ne pas tester une peau en période de poussée évolutive, chez un immunodéprimé ou une peau sur laquelle un traitement corticoïde est appliqué. Il faut, par ailleurs arrêter un traitement antihistaminique en cours avant la pratique des tests …
Il existe une batterie standard ( liste en annexe ) comportant une vingtaine d’allergènes les plus fréquemment responsables d’allergies et des batteries spécifiques soit à des professions ( batterie coiffure) ou à un groupe de produits (batterie colles, matières plastiques…).
III. Principales étiologies professionnelles
III.1. Dermatoses d’origine chimique
III.1.1. Les dermatoses d’irritation.
Cliniquement on distingue principalement quatre formes :
a) les brûlures chimiques par acides ou alcalins : brûlures des extrémités des doigts avec nécrose cutanée superficielle des utilisateurs de ciment à prise rapide, très alcalin ou encore brûlures à l’acide fluorhydrique souvent asymptomatique dans les premiers temps mais devenant douloureuses au bout de 24 heures associant érythème, oedème et risque de nécrose osseuse avec atteinte des tissus profonds indiquant alors un traitement urgent par lavage abondant au gluconate de calcium.
b) les pigeonneaux : il s’agit d’ulcérations torpides des doigts et des mains avec bourrelets hyperkératosiques entourant ces ulcérations, en général, dus au chrome.
c) les dermatites d’irritation aiguüs : il s’agit de placards érythémateux et/ou érythémato-squameux sur la zone en contact avec l’irritant apparaissant quelques heures après sa manipulation. Ces placards sont très bien limités.
d) les dermites d’irritation chroniques ou dermites d’usure : la plus fréquente des formes cliniques ; l’exemple type en est la dermite des ménagères ; elle est due à l’agression répétée quotidienne de la peau avec des irritants mineurs tels que des détergents, des agents mouillants, des solvants organiques, des acides et alcalins dilués. Elle est aussi favorisée par le contact répété avec l’eau. Ces dermites ont la particularité de pouvoir favoriser l’apparition d’un eczéma de contact par fragilisation de la barrière cutanée qui facilite alors la pénétration des allergènes.
III.1.2. Les dermatoses allergiques.
a. Les eczémas .
Elles représentent l’entité étiologique la plus fréquente en milieu de travail. Les principaux allergènes professionnels retrouvés en pathologie professionnelle sont :
1°.les métaux :
. le chrome. Il faut noter que les sels de chrome sont allergisants et non le métal. On le trouve dans les ciments, les cuirs, les colorants, les alumettes ainsi que dans les huiles industrielles. La réparation des dermatoses dûes au chrome se fait par l’intermédiaire du tableau des maladies professionnelles du régime géneral (TRG) n° 10.
. le nickel est retrouvé pour sa part dans les alliages. C’est le produit le plus fréquemment retrouvé chez la femme (bijoux). Le sel de nickel et le métal lui-même sont tous les deux allergéniques. On le retrouve dans les objets métalliques (caissières, coiffeurs), au niveau de la galvanisation (nickelage) et également dans les colorants, peintures, catalyseurs, huiles. L’eczéma est réparé dans le TRG n° 37.
Les autres métaux, le cobalt que l’on retrouve dans les ciments, les alliages, les aciers et les pigments ainsi le mercure et les dérivés mercuriels.
2° – les antiseptiques et désinfectants
Ils concernent essentiellement le personnel soignant et sont représentés surtout par le formaldéhyde (formol). La réparation se fait par le TRG n° 43. On retrouve aussi le glutaraldéhyde (TRG n° 65), la chloréxydine et l’hexamidine.
3° – Les antibiotiques
Les plus fréquents sont la néomycine (TRG n° 31) et les pénicillines( le TRG n° 41).
4° – Les huiles industrielles (TRG n° 36)
5° – Les solvants organiques: ils sont rarement allergisants mais surtout irritants sauf l’essence de thérébentine qui provient de la distillation de la résine de pin.
6° – Le caoutchouc
C’est un produit très allergisant par le biais des additifs qu’il comporte (accélérateurs de la vulcanisation) détectés dans la batterie de tests épicutanés par le thiuram-mix et le mercapto-mix … ainsi que les antioxydants.
Le latex ou caoutchouc naturel surtout responsable d’urticaire est reconnu depuis peu comme allergène professionnel (TRG N° 95).
7° – Les allergènes des matières plastiques :
Ce sont les résines époxy (TRG n° 51), résines acryliques (dentisterie et imprimerie) et lesrésines phénoliques (colles).
8° – Colorants organiques
La P P D ou paraphénylènediamine utilisée en coiffure pour les teintures capillaires.
9° – Les allergènes végétaux, les plantes, les bois tropicaux et les goudrons de bois
10° – Les autres allergènes sont :
. la colophane (le pin) que l’on retrouve dans le sparadrap, les cires, les laques et les colles; la lanoline que l’on retrouve en cosmétique et le baume du Pérou.
Pour les eczémas professionnels, on voit apparaître à côté de ces causes classiques de nouveaux allergènes qui entraînent certaines formes cliniques spécifiques.
-pour l’eczéma du dos des mains:
Monothioglycolate de glycérol et cocamidopropylbétaïne chez les coiffeurs.
Lactones sesquiterpéniques en horticulture.
-pour la pulpite des doigts:
Méthacrylates, diméthacrylates et cyanoacrylates en particulier chez les prothésites dentaires et les dentistes.
Protéines et enzymes chez le personnel de la restauration et de l’alimentation.
-pour l’eczéma de type dishydrosique:
Pommade anti-inflammatoire chez les kinésithérapeutes.
b. L’Urticaire professionnel.
Il s’agit d’une urticaire qui apparaît dans les minutes ou heures qui suivent l’application sur la peau d’une substance; l’urticaire est une éruption prurigineuse faite de papules érythémateuses fugaces.
Cette urticaire peut s’associer à d’autres symptômes : asthme, rhinite, signes orolaryngés mais aussi gastro-intestinaux, des conjonctivites et une réaction anaphylactique.
On distingue comme urticaire immunologique, l’urticaire de contact au latex qui se rencontre principalement chez le personnel soignant qui peut aller jusqu’à l’urticaire géante, voire le choc anaphylactique.
Une entité à part entière est représentée par la dermite au contact aux protéines où les allergènes sont des protéines végétales ou animales (épices, ail, viandes de mouton, poulet, poisson etc…). Le diagnostic est orienté par l’anamnèse professionnelle (personnels de cuisine, d’abattoirs…). Ce diagnostic peut être confirmé par des examens complémentaires comportant des tests cutanés aux protéines animales ou végétales. On peut réaliser des tests à lecture immédiate, tels que les open-tests ou des prick-tests.
La localisation est principalement au niveau des mains, des faces interdigitales, du visage. Elle survient de préférence sur peau lésée 20 à 30 mn après le contact avec la protéine. Il s’agit de mécanisme immunologique de type I avec présence d’IgE qui se lient à la fois aux récepteurs des mastocytes et à ceux des cellules de Langhérans.
III.1.3. Autre.dermatose.
L’Acné professionnelle. Il s’agit de comédons ou de kystes pouvant devenir inflammatoires ou se surinfecter. Parmi les substances incriminées, on distingue, les huiles industrielles : huile de coupe, de graissage et de refroidissement qui ont une action comédogène avec accumulation de graisses dans l’ostium du follicule pileux provoquant une hyperkératose, ces boutons d’huiles apparaissent en quelques semaines après le début de l’exposition. L’acné professionnelle est également dûe au contact des hydrocarbures aromatiques chlorés ( Chlorophénols, dioxine)…
III.2. Dermatoses dues à des agents physiques
III.2.1. Agents mécaniques
1° Les callosités. Elles correspondent à une hyperkératose ; par exemple au niveau des genoux chez les carreleurs prenant un aspect psoriasiforme.
2° Pénétration de corps étrangers. Tatouage (particules de fer, d’argent). Granulome à corps étrangers : par pénétration de particules de charbon, de silice ou dermite de fibres de verre ( éruption très prurigineuse faite de petites papules érythémateuses surtout folliculaires qui apparaissent deux ou trois heures après le début du travail ).
Le trichogranulome des coiffeurs . La pénétration de petits cheveux coupés entre des espaces interdigitaux dans la peau donne lieu à des petits nodules inflammatoires et douloureux.
III.2.2. Ambiance hygrométrique
1) Dermites dues à la chaleur
On retrouve des brûlures, des urticaires de contact à la chaleur ; ou encore la dermite des chaufferettes lors de l’exposition aux infra-rouges : pigmentation ocre brune associée à des télangiectasies donnant un aspect réticulé de la peau et retrouvée chez les fondeurs et les forgerons.
2) Dermites dues au froid
On retrouve des gelures, par surexposition au froid ; il s’agit de nécroses tissulaires chez les alpinistes professionnels par exemple, le traitement se fait par réchauffement rapide. Il y a aussi les crevasses douloureuses, les engelures qui correspondent à des placards érythémato- cyanotiques infiltrés. On peut observer des urticaires au froid ou des panniculites au froid (Il s’agit d’une hypodermite violacée douloureuse chez les écuyères, chez les skieurs, les cyclistes).
III.2.3. Rayonnements
1) Ultraviolets .
Les lésions principales sont liées à l’exposition solaire à type de kératoses actiniques précancéreuses; donc surtout chez les travailleurs en plein air, c’est-à-dire les marins, les agriculteurs… Elles forment un aspect rugueux de la peau, jaune-brun et peuvent évoluer vers un carcinome spinocellulaire. La photosensibilisation existe également chez les gens traitées par tétracyclines par exemple.
2)Rayonnements ionisants.
On distingue des radiodermites aiguüs et les radiodermites chroniques. La radiodermite aiguü correspond à une brûlure. La radiodermite chronique se traduit par une sclérose, une atrophie de la peau, associées à des télangiectasies, une pigmentation ocre-brune, une sclérose pouvant aller jusqu’à l’ulcération cicatrisant mal entraînant une hyperkératose. Le risque en est la néoplasie (TRG n ° 6 ).
III.3. Dermatoses professionnelles dues à des agents vivants
III.3.1. Dermatoses d’origine virale
1) Herpès digital
Le personnel soignant peut être concerné, il s’infecte par contact avec la salive, les sécrétions ORL chargés de particules virales. Cliniquement, on distingue un prurit douloureux de l’extrémité du doigt associé à un bouquet de vésicules translucides sur fond érythémateux qui est à différencier du panaris.
2) La vaccine
Elle est retrouvée dans les laboratoires de recherche ou l’on manipule un pox virus et se présente sous forme d’une pustule au niveau du point d’inoculation.
3) Le nodule des trayeurs.
C’est un élément saillant de couleur violacée et finement squameux.
III.3.2. Dermatoses d’origine bactérienne
1) Surinfections des dermites professionnelles : Se voient dans la plupart des professions: eczéma impétiginisé du maçon; staphylococcie cutanée, furoncles, pyodermites…
2) Le charbon : il est dû au bacille de Davaine. La contamination chez l’homme se fait à partir d’animaux et concerne donc les vétérinaires, les fermiers, les travailleurs d’abattoirs… La lésion se présente sous forme de macule rougeâtre évoluant rapidement vers une vésicule prurigineuse puis une pustule associée à une adénopathie douloureuse accompagnée de fièvre.
3) La tularémie : dont le réservoir de germes sont les rongeurs. La transmission à l’homme se fait soit par contact direct avec les animaux infectés, soit par piqûres d’insectes. la lésion est un nodule ulcéré au point d’inoculation accompagné d’une adénopathie satellite douloureuse.
4) Brucellose de contact dont le réservoir sont les bovins et ovins. C’est une dermatose allergique aux antigènes du bacille chez les personnes fréquemment en contact avec du bétail infecté ( vétérinaires, fermiers). Prurit, érythème, urticaire, papules et vésicules sont des manifestations cutanées observées.
III.3.3. Dermatoses d’origine mycosique
1) Pied d’athlète; retrouvé dans les professions nécessitant le port de chaussures de sécurité.
2) Dermatophyties chroniques des mains chez les fermiers, les agronomes, les mineurs, les vétérinaires.
3) Onycomycose chez les employés d’abattoirs en contact avec les animaux.
En cas de candida albicans on observe un périonyxis avec décollement de l’ongle, ongle jaune, gris ou verdâtre, plus rarement destruction de l’ongle. On le rencontre surtout dans les sucreries, boulangers-pâtissiers.
III.3.4. Dermatoses d’origine parasitaire
1) Gale chez les vétérinaires, fermiers, palefreniers, employés de chenil…
2) Boréliose ou maladie de lyme
C’est une spirochète présente dans les tiques plus fréquentes chez les professionnels de la forêt, bûcherons, en milieu rural. Cliniquement, on distingue un érythème chronique migrateur, l’ incubation va de quelques jours à trois semaines. Il y a une macule à bords surélevés un centre décoloré qui s’élargit de manière centrifuge plus ou moins associé à des signes généraux, neurologiques cardiaques ou articulaires, parfois présence d’un lymphadénone bénin.
IV. Prévention
1) Prévention collective
Il faut réduire les contacts des travailleurs avec les produits irritants ou allergisants et employer des procédés en circuit fermé, automatisation, substituer ou remplacer certaines molécules chimiques, préconiser une bonne ventilation et une bonne aspiration locale.
Il faut multiplier les visites et études de poste afin d’identifier les gestes et substances à risques.
2) Prévention individuelle
Elle repose tout d’abord sur l’apprentissage de gestes professionnels corrects, éviter de se rincer les mains dans les solvants comme c’est le cas fréquent des garagistes ou de plonger constamment les mains dans des produits caustiques (détergents).
ll faut aussi préconiser le port de vêtements de protection et de gants. Des gants en cuir pour la protection contre l’agression mécanique mais il y a un risque d’allergie au chrome ou aux produits de nettoyage des gants.
Des gants en caoutchouc, protection en milieu humide, graisseux et poussiéreux mais le risque est l’allergie au caoutchouc (les additifs…) ; en effet par ailleurs, ces gants peuvent être traversés par des substances chimiques irritantes ou allergisantes, ils protègent mal contre le nickel, contre les solvants et provoquent aussi des problèmes de macération et d’irritation.
Les gants en plastique résistent bien aux solvants, le risque d’irritation est faible, les gants en tissus ont une doublure en coton, intéressants pour la protection contre le nickel ; les gants métalliques sont intéressants pour les bouchers, les travailleurs des abattoirs.
Des crèmes barrières peuvent être proposées.
Hygiène individuelle de la peau :
C’est capital ; il faut favoriser le lavage des mains à proximité de la tâche professionnelle, éviter le nettoyage agressif trop fréquent, éviter certains solvants organiques des savons et détergents alcalins.
Il faut préconiser le savon à pH le plus proche de celui du pH cutané physiologique, c’est-à-dire un petit peu inférieur à 7.
Il faut préconiser l’utilisation d’émollients contre la xérose qui favorise l’irritation et l’allergie, mais cela pose le problème des crèmes sensibilisantes (parfums, lanoline, conservateurs).
Il faut traiter par dermocorticoïdes l’eczéma.
Enfin ne pas hésiter sur des petits moyens qui permettent de continuer l’activité professionnelle et qui n’associent pas systématiquement « dermatose professionnelle » et « reclassement professionnel ».
V. Réparation
La réparation des dermatoses professionnelles est réalisée par l’intermédiaire de 45 tableaux, soit la moitié des tableaux des maladies professionnelles .
Si la dermatose correspond à un des tableaux de maladies professionnelles, à savoir désignation de la maladie, délai de prise en charge respecté et métier entrant dans une liste des travaux limitative ou indicative, alors la dermatose peut être reconnue et réparée au titre d’un tableau.
Le tableau des maladies professionnelles (TRG n° 65) est spécifique des lésions eczématiformes de mécanisme allergique.